Aide médicale à mourir Canada (AMM) : analyse des coûts
CONTEXTE LEGAL AU CANADA DE L’AIDE MEDICALE A MOURIR
L’Aide Médicale à Mourir (AMM), c’est à dire l’euthanasie, est proposée depuis 2016 au Canada dans le cadre de la loi appelée C-14. Initialement cette AMM était ouverte uniquement aux personnes dont la mort était raisonnablement prévisible à court terme. 5 ans plus tard, en mars 2021, la loi C-7 est venue modifier la loi C-14 en étendant l’AMM aux personnes dont la mort n’est pas raisonnablement prévue à court terme à condition qu’elles soient atteintes d’une “affection médicale grave et irrémédiable”.
Une récente étude publiée aux presses universitaires de Cambridge [11] analysée par une précédente note expert a pointé le manque de supervision et d’encadrement des justifications d’accès à l’AMM entrainant de nombreux cas de dérives ainsi qu’une priorisation systématique vers l’accès l’AMM aux dépends d’autres soins.
I. De l’estimation des coûts à l’estimation des économies
Au cours de l’année 2020, lors des débats autour du projet de loi C-7, le bureau du directeur parlementaire du budget [2, 2020] a publié un rapport estimant les coûts financiers découlant de ce projet de loi pour 2021 “en présentant une ventilation entre les coûts qui résultent de la loi actuelle (C-14) et les coûts supplémentaires qu’entraînerait l’élargissement proposé de l’admissibilité à l’AMM (projet de loi C-7)”. Ce rapport montre que la mise en place de l’aide médicale à mourir au Canada générerait des économies.
Il s’appuie notamment sur un article scientifique publié dans le journal de l’association médicale Canadienne [1, 2017] avant la mise en place de la loi C-14. Cet article transpose les données de pays où l’euthanasie est légalisée depuis plusieurs décennies (Belgique, Pays Bas) au territoire canadien afin de démontrer que les coûts de mise en place peuvent être compensés par des économies sur les dépenses de santé. La plage d’économie potentielle est très large, comprise entre 35 et 137 millions de dollars par an.
Le rapport [2, 2020] reprend la méthodologie de l’article [1, 2017] et l’ajuste en extrapolant les statistiques mises en place depuis l’application de l’AMM en 2016. Les économies résultant de la loi C-14 (en prenant en compte les coûts d’administration de l’AMM) sont ainsi estimées à 86,9 millions de dollars en 2021, en considérant que 6465 décès sont attribuables à l’AMM. Selon le rapport, si la loi C-7 était votée, 1164 décès résulteraient de l’extension de l’AMM, représentant 62 millions de dollars d’économies. Au total, l’extension de l’accès à l’AMM permettrait de réaliser 149 millions de dollars d’économies.
Les tableaux ci-dessous présentent le résultat des estimations selon la loi C-14 et selon le projet de loi C-7.


Sous couvert d’évaluer l’impact budgétaire d’un projet de loi et de transparence, ces rapports [1] et [2] osent quantifier les économies liées à la mise en place d’un système d’euthanasies tout en se défendant de rechercher ces économies par la légalisation :
- Les auteurs de [1] neutralisent ainsi les critiques potentielles page 104 : “Nous ne suggérons pas que l’Aide Médicale à Mourir comme une mesure visant à réduire les coûts. A un niveau individuel, ni les patients ni les médecins ne devraient considérer les coûts lors de la décision très personnelle de demander, ou fournir l’intervention.”
- Les auteurs de [2] précisent quant à eux page 3 : “De nombreuses études révèlent que les coûts des soins pendant la dernière année de vie (spécialement le dernier mois) sont hors de proportion : ils représentent entre 10 et 20 % du total des coûts en santé, alors que les personnes qui reçoivent ces soins ne forment qu’environ 1 % de la population. Néanmoins, ce rapport ne suggère en aucun cas que l’AMM soit utilisée afin de réduire les coûts en santé”.
II. Quelle est la fiabilité de ces estimations ?
L’article [1] reprend la méthode d’un article publié aux Etats Unis 20 ans plus tôt [3]. Ce dernier s’appuyait sur 3 facteurs pour évaluer les économies potentielles issues de la légalisation du suicide médicalement assisté :
- La proportion du nombre de patients candidats à l’euthanasie,
- Les effets de l’”intervention”, c’est à dire l’euthanasie, sur le reste à vivre du patient,
- Les coûts totaux de prise en charge de la fin de vie.
a. Estimation du nombre de patients “candidats” à l’euthanasie
Sur la base des chiffres relevés aux Pays-Bas et en Belgique de 1990 à 2012, l’article [1, 2017] estime le pourcentage de décès dus à l’euthanasie à une fourchette comprise entre 1 et 4% du nombre total de décès par an.
Le rapport [2, 2020] fixe ce pourcentage à 2,2% du nombre total de décès en 2021 soit 6465 décès. Cela correspond à une extrapolation des décès par AMM en 2019 (soit 5661, derniers chiffres connus au moment de la rédaction du rapport). Cette prévision s’est révélée bien en dessous de la réalité. Selon les dernières statistiques officielles canadiennes publiées en juillet 2022 [9], 9845 décès par “AMM-C14” ont été recensés en 2021 (soit 3,3% des décès). Cette erreur de presque 30% montre l’incapacité des pouvoirs publics à anticiper l’impact de ces lois.
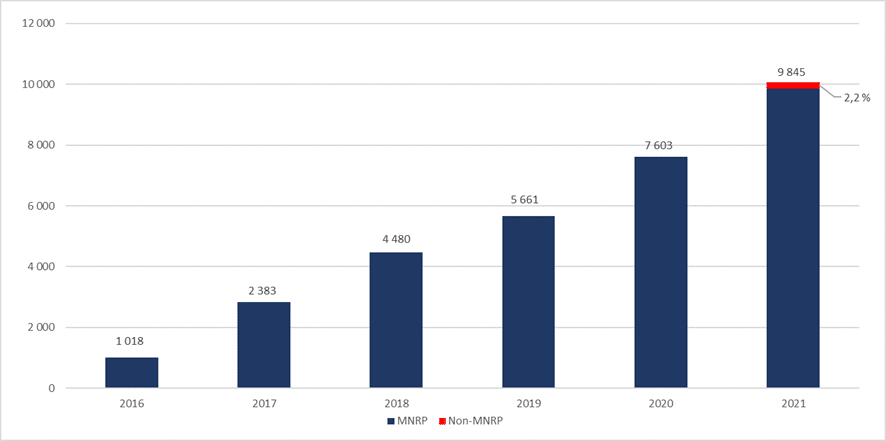
Les statistiques révèlent aussi l’erreur d’estimation du nombre de décès supplémentaires attribuables à l’AMM dans le cadre de l’extension C-7. Pour calculer cette estimation, le rapport s’est appuyé sur le pourcentage observé en Belgique des bénéficiaires de l’AMM qui n’étaient pas en fin de vie. Ce pourcentage est de 18%. Appliqué à la prévision de décès par AMM-C-14, l’estimation par AMM C7 aboutit à 1164 décès. En réalité, 219 personnes sont décédées dans le cadre de l’AMM C-7.
b. Estimation du “reste à vivre”
Les auteurs de l’article [1] s’appuient sur une seule étude [5] conduite aux Pays-Bas qui indique que 40 % des personnes euthanasiées ont raccourci leur vie d’une semaine, et 60 %, d’un mois.

Tableau issu de la référence [5]
Cette évaluation de la réduction de la durée de vie est fortement sujette à caution : il ne s’agit que d’estimations médicales prédictives sur enquêtes et sans vérification possible et qui sont profondément dépendantes de la pathologie et de la personne. En effet, un article [6] indique que le diagnostic des médecins sur la durée de vie résiduelle d’un patient en fin de vie est précis seulement dans 20 % des cas : dans 63% des cas la durée de vie est surestimée et dans 17% des cas, elle est sous-estimée. La tendance à la surestimation a d’abord pour effet d’augmenter les économies affichées par [1] et [2].
Elle a aussi des conséquences sur la date d’admission tardive dans les services de fin de vie ce qui peut entrainer une utilisation de traitements lourds très coûteux au lieu d’orienter vers des structures palliatives par exemple pour améliorer la qualité de vie [6]. Alors qu’il est peu fiable, les auteurs de [1, 2017] considèrent que, ce facteur a un impact “considérable” sur les résultats de l’analyse de sensibilité.
Néanmoins, le rapport [2, 2020] affirme qu’en cas d’utilisation de l’AMM, “ la vie des personnes sera raccourcie de deux semaines dans 14 % des cas, d’un mois dans 25 % des cas, de trois mois dans 45 % des cas, de six mois dans 13 % des cas et d’un an dans 3 % des cas”. Non seulement ces hypothèses prédictives ne prennent aucune marge d’erreur mais ces chiffres sont en outre très éloignés des statistiques officielles notamment celles de 2019. En 2019, 60% des personnes ayant formulé une requête d’AMM sans l’avoir obtenue meurent dans les 10 jours, 23% entre 10 et 30 jours, et le reste (18%) au-delà de 30 jours.
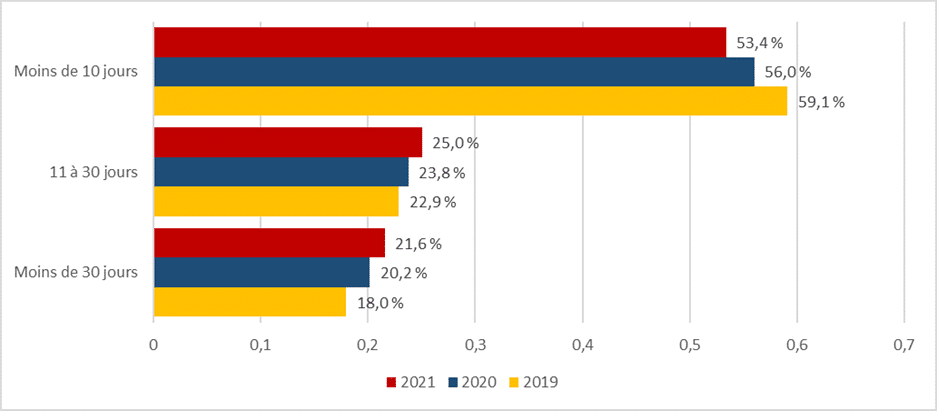
Quant à la durée de vie résiduelle des nouvelles personnes éligibles (C-7) qui ne sont pas en fin de vie, les auteurs du rapport [2] l’évaluent de manière unique à une année sans aucune base scientifique ou statistique.
c. Estimation des coûts standards de prise en charge de la fin de vie
Le rapport [2] a appliqué une réduction de 50 % des coûts standards pour 80 % des personnes qui pourraient demander l’AMM en prenant l’hypothèse que cette proportion aurait bénéficié de soins palliatifs. Il justifie ce choix ainsi : “Il est raisonnable de penser que les personnes demandant l’AMM pourraient choisir une approche moins agressive, comme des soins palliatifs.” ce que confirme : les « statistiques du Canada pour 2019 qui révèlent que 82 % des personnes à qui on a administré l’AMM avaient reçu des soins palliatifs au cours des semaines précédentes.” Or, Le récent article [11] a cependant relativisé cette affirmation mettant en avant que le ”l’accès aux soins palliatifs avant la proposition d’AMM aux patients était en fait beaucoup plus faible que rapporté. “
En outre, la réduction de 50% est une simplification de l’étude [4] qui avait constaté que les soins palliatifs permettaient de réduire les coûts des soins en fin de vie de 40 à 70 % par rapport aux coûts des soins standards.
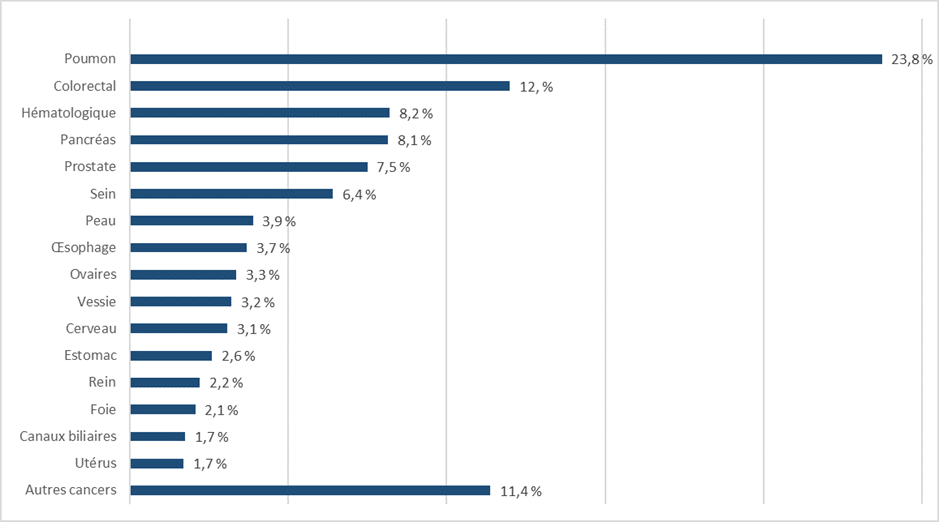
Enfin il dresse les prises en charges financières des maladies par tranche d’âge et par sexe en distinguant les cancers des autres pathologies en Annexe A. En revanche, les variations de coûts de prise en charge entre les types de cancers ne sont pas étudiées alors que des différences importantes existent. Par exemple, dans [10], les coûts français pour les 4 principaux types de cancers se répartissent entre 14632€/patient en moyenne pour le cancer du sein, 13097€ pour le cancer colo-rectal, 23731€ pour celui du poumon et 7449€ pour celui de la prostate.
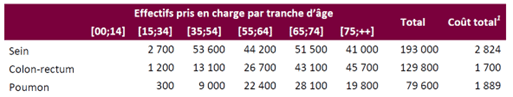
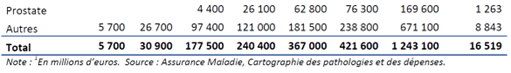
Ces variations sont à mettre en regard avec les maladies des personnes ayant demandées l’AMM en 2021 :
CONCLUSIONS ET DISCUSSIONS
L’estimation d’économies potentielles résultant des dispositifs d’Aide Médicale à Mourir au Canada (rapports [1, 2017] et [2, 2020]) s’appuie sur des hypothèses peu fiables et sans base scientifique et statistique.
En mettant en regard les gains par rapport aux coûts totaux du système de santé canadien, même si ce chiffre peut sembler élevé (ndlr 149 millions de dollars), il ne représente que 0,08 % de l’ensemble des budgets de santé des provinces pour 2021 [2].
Dans des pays vieillissants où les coûts de santé pèsent sur les comptes publics, la légalisation de l’euthanasie pourrait être interprétée comme une tentation pour les gouvernements de faire des économies aux dépens du bien-être et de l’accompagnement des citoyens.
Références
[1] A. Trachtenberg, B. Manns, Cost analysis of medical assistance in dying in Canada, 2017, Canadian Medical Association Journal, Volume 189, Issue 3, https://www.cmaj.ca/content/cmaj/189/3/E101.full.pdf [2] Estimation des coûts du projet de loi C-7 (Aide Médicale à Mourir), 2020 https://www.pbo-dpb.ca/fr/publications/RP-2021-025-M–cost-estimate-bill-c-7-medical-assistance-in-dying–estimation-couts-projet-loi-c-7-aide-medicale-mourir [3] Emanuel EJ, Battin MP. What are the potential cost savings from legalizing physician-assisted suicide. N Engl J Med 1998;339:167-72, 1998 [4] The Way Forward Integration Initiative. Cost-effectiveness of palliative care: a review of the literature. Ottawa: Canadian Hospice Palliative Care Association, 2013. http://hpcintegration.ca/media/24434/TWF-Economics-report-Final.pdf [5] Onwuteaka-Philipsen BD, Brinkman-Stoppelenburg A, Penning C, et al. Trends in end-of-life practices before and after the enactment of the euthanasia law in the Netherlands from 1990 to 2010: a repeated cross-sectional survey. Lancet 2012;380:908-15. netherlands_euthanasia.pdf (euthanasiadebate.org.nz) [6] Christakis NA, Lamont EB. Extent and determinants of error in doctors’ prognoses in terminally ill patients: prospective cohort study. BMJ. 2000 Feb 19;320(7233):469-72. doi: 10.1136/bmj.320.7233.469. PMID: 10678857; PMCID: PMC27288. British Medical Journal (nih.gov) [7] Robert Gramling, Elizabeth Gajary-Coots, Jenica Cimino, Kevin Fiscella, Ronald Epstein, Susan Ladwig, Wendy Anderson, Stewart C. Alexander, Paul K. Han, David Gramling, Sally A. Norton, Palliative Care Clinician Overestimation of Survival in Advanced Cancer: Disparities and Association With End-of-Life Care, Journal of Pain and Symptom Management, Volume 57, Issue 2, 2019,Pages 233-240, https://www.sciencedirect.com/science/article/pii/S0885392418310571 [8] Gerson SM, Koksvik GH, Richards N, Materstvedt LJ, Clark D. The Relationship of Palliative Care With Assisted Dying Where Assisted Dying is Lawful: A Systematic Scoping Review of the Literature. J Pain Symptom Manage. 2020 Jun;59(6):1287-1303 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8311295/ [9] https://www.canada.ca/fr/sante-canada/services/publications/systeme-et-services-sante/rapport-annuel-aide-medicale-mourir-2021.html [10] https://asteres.fr/site/wp-content/uploads/2020/02/ASTERES-CANCER-FEV-2020-compresse.pdf [11] Coelho, R., Maher, J., Gaind, K., & Lemmens, T. (2023). The realities of Medical Assistance in Dying in Canada. Palliative & Supportive Care, 1-8. doi:10.1017/S1478951523001025 https://www.cambridge.org/core/journals/palliative-and-supportive-care/article/realities-of-medical-assistance-in-dying-in-canada/3105E6A45E04DFA8602D54DF91A2F568
En savoir plus sur la fin de vie à l’étranger.
